Содержание
В тех редких случаях, когда ступенчатая монотерапия эффекта не принесла, применяют комбинацию АС с разным механизмом действия в расчете на их полезный синергизм. При этом дозы комбинируемых препаратов уменьшают на 1/3, что позволяет существенно снизить вероятность побочных явлений.
Среди наиболее апробированных комбинаций АС фигурируют нижеследующие:
- бета-адреноблокатор + ритмилен [Levy S., 1989];
- бета-адреноблокатор + аллапинин или этмозин [Мазур И.А., 1988];
- бета-адреноблокатор + препарат депо-хинидина или новокаинамид [Brodsky М. е.а., 1987];
- бета-адреноблокатор + кордарон [Абдалла А., Мазур Н.А., 1988];
- кордарон + ритмилен или препарат депо-хинидина [Coumel P. e.a., 1989];
- кордарон + верапамил [Сметнев А.С. и соавт., 1990];
- верапамил + один из препаратов IA или IB групп АС [Малая Л.Т. и соавт., 1993].
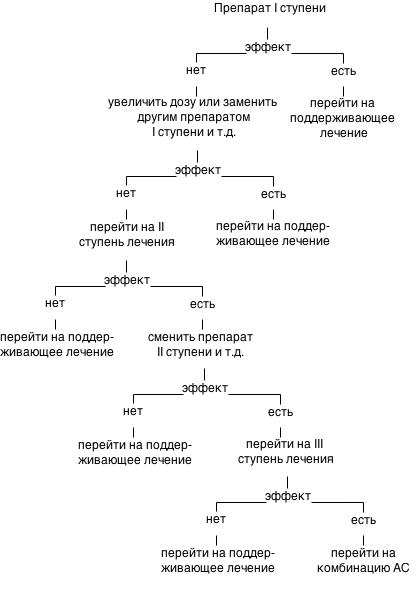
Алгоритм поиска оптимальной терапии экстрасистол, независимо от их локализации, приведен на схеме 2.
Нарушение функций проводимости или сократимости значительно усложняет и ограничивает выбор АС. И хотя конкретные обстоятельства порой заставляют пренебречь предостережениями, содержащимися в справочной литературе, с ними нельзя и опасно не считаться.
Схема 2
Алгоритм лечения экстрасистолии
Экстрасистолия и нарушение проводимости. Практически все АС официально противопоказаны при АВ-блокаде II и III степени, а большинство и при СА-блокаде. При АВ-блокаде I степени (замедление АВ-проводимости) необходима предельная осмотрительность и регулярный ЭКГ-контроль. Здесь уместно одно уточнение. Обычно под замедлением АВ-проводимости подразумевают увеличение интервала Р—Q (R) — расстояния от начала зубца Р до начала зубца Q, а при его отсутствии — R более 0,2 с. Но интервал Р—Q (R) складывается из двух фрагментов: продолжительности Р и сегмента Р—Q (R) — временного промежутка от окончания зубца Р до начала Q или R. Таким образом, увеличение интервала Р—Q (R) может быть обусловлено уширением Р, т.е. замедлением внутрипредсердной проводимости, и удлинением сегмента Р—Q, т.е. замедлением АВ-проводимости. Следовательно, при увеличении интервала Р—Q более 0,2 с следует правильно интерпретировать его причину: на АВ-блокаду I степени указывает только удлинение сегмента Р—Q(R). Именно это состояние и требует бдительности при использовании АС. В норме сегмент Р—Q не превышает 0,1 с.
Есть только два препарата, которые как будто не тормозят проведения импульса возбуждения — орнид (бретилий) идифенин. Но первый «неудобен», так как вводится только парентерально (внутривенно или внутримы шечно) из расчета 0,1 мл 5% раствора на 1 кг массы тела, а второй помогает не всем.
Мало влияют на проводимость верапамил и аналоги, кардил и аналоги. Из бета-адреноблокаторов предпочтительны препараты, обладающие внутренней симпатомиметической активностью, которая ослабляет их отрицательное дромотропное действие: тразикор (окспренолол), вискен (пиндолол), сектраль (ацебутолол), бетапрессин (пенбутолол). Среди АС I группы меньше других угнетают проводимость этмозин и ритмилен.
Проводя антиаритмическую терапию на столь рискованном фоне, надо всегда иметь в виду возможность углубления блокады и быть готовым немедленно включить адреномиметики: изадрин по 0,005—0,01 г (1—2 табл.) сублингвально, каждые 2—2,5 часа, алупент по 0,01—0,02 г (1—2 табл.) внутрь 6 раз в сутки, эфедрин по 0,025—0,05 г (1—2 табл.) 3—4 раза в день или М-холинолитики: атропин подкожно или внутривенно 1 мл 0,1 % 2—3 раза в день.
Если пароксизм экстрасистолии высокой градации в сочетании с АВ-блокадой I степени развился вследствие передозировки сердечных гликозидов, разрешено применение солей калия, например «калиевый удар» — 60—100 мл 10% раствора калия хлорида в 50 мл воды внутрь или панангин внутривенно, которые при блокадах иного генеза противопоказаны [Вотчал Б.Е., Слуцкий М.Е., 1973].
Экстрасистолия и нарушение сократимости. Все собственно АС формально противопоказаны при сердечной недостаточности IIБ и III степени.
На первый план выдвигаются сердечные гликозиды, в первую очередь ампульные и пероральные препараты наперстянки — целанид (изоланид) и дигоксин. При необходимости лечение дополняется бета-адреноблокаторами с внутренней симпатомиметической активностью, что сглаживает их отрицательное инотропное действие.
Под прикрытием сердечных гликозидов возможно использование и других АС, кардиодепрессивное действие которых невелико — верапамил и аналоги, кардил и аналоги, кордарон и аналоги, боннекор (тирацизин).
Пароксизмальная тахикардия
Пароксизмальной тахикардией (ПТ) называют приступы сверхчастых биений сердца (от 150—160 до 200—220 уд/мин и более) с внезапным началом и окончанием при сохранении в большинстве случаев правильного ритма. Приступ может длиться от нескольких секунд или минут до нескольких часов или дней.
Общие сведения. В электрофизиологическом понимании ПТ представляет собой серию следующих друг за другом с большой частотой экстрасистол. Отсюда и второе название — экстрасистолическая тахикардия.
Скоротечным эпизодом («пробежкой») тахикардии принято считать «залп» минимум из пяти экстрасистол. При приступах продолжительностью не менее 30—60 с, ПТ называют устойчивой [Lown В., 1987; Wellens S. е.а., 1990].
Чаще всего пароксизм запускает экстрасистола. Она ощущается как внезапный толчок или удар в грудь, nocле чего возникает сильное сердцебиение («скачка сердца»). Особенно драматично, с ярким эмоциональным аккомпанементом переживают приступ больные неврозом. Аускультация подтверждает учащение сердечной деятельности. Ввиду резкого укорочения диастолы ритм сердца напоминает тиканье часов — «маятникообразный ритм».
В соответствии с локализацией эктопического очага, перехватывающего у СА-узла инициативу ведения ритма, существует три формы ПТ: 1) предсердная; 2) атриовентрикулярная, подразделяющаяся на а) реципрокную (обусловленную повторным входом возбуждения) АВ-тахикардию; б) реципрокную АВ-тахикардию с наличием дополнительных путей проведения импульса от предсердий к желудочкам (скрытый синдром Вольфа-Паркинсона-Уайта); 3) желудочковая.
Первые две формы ПТ не всегда просто, да и возможно отличить на ЭКГ. Учитывая это, Комитет экспертов ВОЗ [1978] счел допустимым обозначать их единым термином — «наджелудочковая (суправентрикулярная) тахикардия». На ее долю приходится около 90% всех случаев ПТ. В свою очередь, 90% наджелудочковых тахикардий составляет атриовентрикулярная форма, которая легче поддается купированию, в том числе путем рефлекторной стимуляции вагуса [Сметнев А.С. и соавт., 1990; Чиркин А.А. и соавт., 1994]. Деление АВ-тахикардии на подгруппы «а» и «б» клинического значения не имеет, так как их лечение идентично.