Содержание
Внутренний контур тени плевры при туберкулезе гладкий, при мезотелиоме — неровный, бугристый. Окончательный диагноз подтверждается при плевроскопии и биопсии с исследованием экссудата, фибрина и ткани плевры (МБТ, цитология).
Другие заболевания, сопровождающиеся плевральным выпотом
Существует рабочая группировка редких для фтизиодиагностических отделений заболеваний (на долю которых приходится не более 13%), сопровождающихся плевральными выпотами (см. табл. 2). Эта группировка представлена следующим образом:
1. Различные заболевания внутренних органов (исключая легкие), которые могут осложниться внутриплевральным выпотом:
- заболевания сердечно-сосудистой системы, ведущие к сердечно-сосудистой недостаточности (ИБС, пороки сердца);
- заболевания печени и поджелудочной железы;
- амилоидоз, микседема;
- тромбоэмболия легочной артерии.
2. Травма грудной клетки.
3. Диффузные заболевания соединительной ткани (системная красная волчанка и др.).
4. Инфекционные и паразитарные заболевания (вирусная, грибковая пневмония, амебиаз, парагонимоз, эхинококкоз, филяриатоз).
5. Гранулематозы (саркоидоз, силикотуберкулез).
6. Альвеолиты (асбестоз).
7. Злокачественные поражения (лимфогранулематоз, лимфосаркома, лейкоз, лимфангиоматоз).
8. Прочие заболевания.
Плевриты грибковой природы
Плевриты грибковой природы возникают преимущественно у лиц с признаками недостаточности иммунитета. В группу риска относятся лица, длительно получающие иммунодепрессанты, кортикостероиды, перенесшие трансплантацию внутренних органов, а также с хроническими заболеваниями, ведущими к снижению противогрибкового иммунитета (сахарный диабет, ВИЧ-инфицирование и др.). Течение грибковых плевритов имеет много общего с туберкулезом.
Обычно микотический плеврит сочетается с грибковым поражением легочной паренхимы. Решающее значение в диагностике имеет обнаружение грибов при повторных культуральных исследованиях плеврального содержимого. При наличии свищей (актиномикоз) культуральное исследование отделяемого позволяет верифицировать диагноз. Серодиагностика имеет вспомогательное значение.
Плевриты при паразитарных заболеваниях
Этиологическая структура паразитарных поражений плевры определяется эпидемиологическими особенностями паразитарных болезней. В России наиболее часто наблюдаются плевриты при амебиазе, эхинококкозе, парагонимозе.
Амебный плеврит возникает обычно при прорыве через диафрагму амебного абсцесса печени. Это сопровождается резкой болью в правом подреберье, одышкой. Плевральный выпот имеет вид «шоколадного сиропа», содержит частицы паренхимы печени, нейтрофилы. Амебы определяются лишь в 10% случаев. Серодиагностика помогает уточнить этиологический диагноз.
Эхинококковые поражения плевры возникают при прорыве эхинококковой кисты легкого, печени или селезенки в плевральную полость. Реже киста развивается первично в плевральной полости. При прорыве кисты в плевральную полость возникает острая боль, одышка. Нередко прорыв нагноившейся кисты вызывает формирование эмпиемы. Наличие субплеврально расположенной эхинококковой кисты часто ведет к образованию бронхоплеврального свища. Диагностическое значение имеет обнаружение в экссудате, биоптате плевры сколексов с крючьями, оболочек эхинококковой кисты, а также положительные результаты серодиагностики.
Экссудативный плеврит — типичное проявление парагонимоза. В России эндемичные очаги этой инфекции расположены на Дальнем Востоке. У 40% больных парагонимозом диагностируется сухой мигрирующий рецидивирующий плеврит. У трети больных парагонимозом экссудативный плеврит сочетается с очаговыми и инфильтративными поражениями легких. Для этих плевритов характерно длительное течение с образованием мощных плевральных сращений. Экссудат преимущественно эозинофильный. Диагностика основана на обнаружении в плевральной жидкости и мокроте яиц паразита и на повышении титров антител к антигенам паразита.
Плевральный выпот при диффузных болезнях соединительной ткани
Диффузные болезни соединительной ткани (системная красная волчанка, ревматизм, узелковый периартериит, ревматоидный полиартрит и системная склеродермия) в своей активной фазе могут сопровождаться плевральными выпотами. Наиболее часто (до 40–50% случаев) эта картина наблюдается при системной красной волчанке (СКВ).
Наибольшие трудности встречаются в дифференциальной диагностике туберкулезного плеврита и плеврита при системной красной волчанке, длительном ее лечении гормональными препаратами. При этом возможно развитие стероидного туберкулеза в гематогенно-диссеминированной или инфильтративной форме.
При отсутствии легочных изменений, наличии двустороннего выпота на фоне клинико-лабораторной активности основного заболевания усиливают терапию системной красной волчанки, не назначая специфических противотуберкулезных препаратов. Далее оценивается процесс в течение 4–5 недель. Положительная динамика свидетельствует против туберкулеза.
Экссудативный плеврит при СКВ имеет отличия от выпотов туберкулезной этиологии. Плевральный выпот у таких больных чаще двусторонний, экссудат серозный, лимфоцитарный, обычно не массивный, сочетается с артралгией, кожными высыпаниями («волчаночный артросерозит»). Характерны междолевые или диафрагмальные выпоты. При туберкулезе двусторонний плеврит, будучи первым проявлением болезни, трансформируется в гематогенно-диссеминированный туберкулез, а при СКВ, если удается купировать активную фазу процесса, выпот регрессирует, очагово-фокусных изменений в легких не наблюдается.
Обнаружение клинико-лабораторных признаков СКВ, особенно противоядерных антител и LE-клеток, позволяет установить природу плеврита. Особенностью волчаночного плеврита является высокая эффективность кортикостероидной терапии.
Экссудативный плеврит при ревматоидном полиартрите имеет наклонность к хроническому рецидивирующему течению. Экссудат серозный, лимфоцитарный, с низким содержанием глюкозы и высокими титрами ревматоидного фактора. Экссудативный плеврит при ревматизме имеет минимальное количество специфических признаков. Эффективность применения кортикостероидов непостоянная. Диагностика основана на учете клиники ревматизма и исключении других возможных причин плеврита. При гистологическом исследовании биоптатов плевры специфические гранулемы обнаруживаются очень редко.
Алгоритм дифференциальной диагностики при плевральном синдроме
Плевральный синдром — условное понятие, которое включает ряд заболеваний, сопровождающихся плевральным выпотом. С целью дифференциальной диагностики целесообразно использовать алгоритм действий, технологии, обладающие наибольшей информативностью, и своевременно решать вопрос о применении биопсии плевры и других видов биопсий (трансбронхиальной, прескаленной и др.).
Согласно алгоритму (Соколов В.А., 1998), на основании лучевого обследования устанавливается наличие плевральной жидкости, осуществляется ее эвакуация и определение характера выпота (экссудат, транссудат), его цитологического состава, проводится микробиологическое исследование (рис. 16).
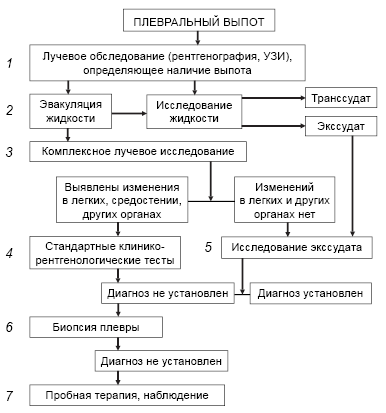
Комплексное лучевое исследование включает продольную или КТ, УЗИ с целью выявления патологии органов грудной и брюшной полостей. Очень важным элементом диагностики считается выявление и идентификация внеплевральных признаков заболевания, приведшего к формированию плеврального выпота.
В ситуации, когда диагноз не установлен ни на основании клинико-рентгенологического исследования, ни по результатам исследования экссудата, решается вопрос о торакоскопической биопсии плевры.
Дифференциальная диагностика плевральных выпотов должна осуществляться последовательно с привлечением клинических, лабораторных и инструментальных методов до получения абсолютных диагностических признаков заболевания (микрофлора, специфические гранулемы или опухолевые клетки).
Несмотря на большую дополнительную информацию, получаемую при исследовании плеврального содержимого и биоптатов плевры, не всегда удается выявить абсолютные диагностические признаки. При их отсутствии диагноз устанавливается по сумме косвенных признаков, в том числе по эффективности пробной терапии.
Лечение больных туберкулезным плевритом
Консервативное лечение неосложненного туберкулезного плеврита
Течение и исход плеврита определяются массивностью поражения плевры туберкулезом, зависят от топографии и характера основного туберкулезного процесса, осложнившегося плевритом. При современной терапии плеврит протекает значительно мягче и должен быть полностью излечен.
Три основные задачи лечения экссудативного плеврита: 1) эвакуация экссудата; 2) комплексное этиотропное, патогенетическое и симптоматическое лечение; 3) реабилитация и диспансерное наблюдение за больными.
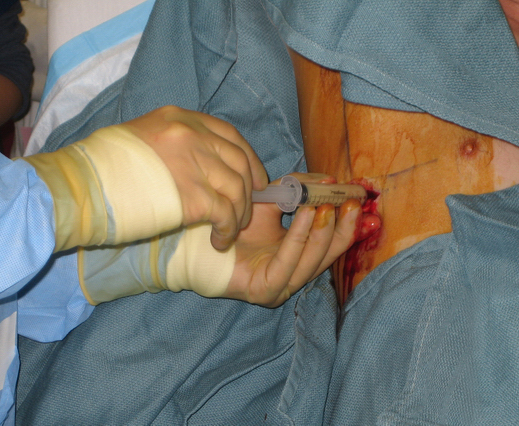
Адекватная эвакуация экссудата из плевральной полости обеспечивает ликвидацию симптомов интоксикации, дыхательной (в ряде случаев и сердечно-сосудистой) недостаточности, расправление и вентиляцию коллабированных участков легочной ткани.
Экссудат эвакуируют посредством плевральных пункций либо при дренировании плевральной полости. Обязательным условием проведения плевральной пункции или дренирования является наличие метки, нанесенной при рентгеноскопии или УЗИ. Данные манипуляции выполняются по верхнему краю нижележащего ребра (рис. 17–20).