Содержание
В лечении эмпиемы плевры в хирургическом стационаре выделяют три основных направления: комплекс мероприятий, направленных на санацию полости эмпиемы и ликвидацию бронхоплеврального свища; этиотропную и патогенетическую терапию; интенсивную коррекцию нарушений гомеостаза.
Санация плевральной полости осуществляется посредством ее промывания через микроирригатор и дренаж или через двухпросветный дренаж. Критериями для прекращения проточного промывания являются очищение экссудата, подтвержденное посевами микрофлоры, частичное или полное расправление легкого. При достижении этого дренаж удаляют, а микроирригатор оставляют в плевральной полости. Это предотвращает вторичное инфицирование и развитие торакального свища у ослабленных больных, активизирует пациентов. Далее плевральную полость промывают через микроирригатор, через него же вводят антибактериальные препараты. Если у больного имеется бронхоплевральный свищ, дополнительно применяется временная окклюзия бронхов. Посев экссудата из дренажа на МБТ и неспецифическую микрофлору производится еженедельно. Санация плевральной полости должна быть подтверждена трехкратными отрицательными результатами посева.
Специфическая антибактериальная терапия проводится в зависимости от чувствительности МБТ к препаратам и переносимости их больным. Основной курс химиотерапии длительный — 12 месяцев и более. На первом этапе назначается 4–5 препаратов. Через 2–3 месяца при благоприятной динамике (тенденция к санации полости эмпиемы) количество противотуберкулезных препаратов уменьшается до трех-четырех и в последующем антибактериальная терапия определяется характером, распространенностью и активностью туберкулезного процесса в легких и плевре.
Санационное и антибактериальное лечение эмпиемы плевры будет неэффективным без патогенетического лечения. Оно включает в себя инфузионную терапию, направленную на коррекцию гиповолемических, электролитных, метаболических нарушений; эфферентные методы детоксикации. Целесообразно назначение нестероидных противовоспалительных препаратов, витамина Е, гепарина, дезагрегантов.
На фоне специфической терапии необходимо назначение не менее двух антибиотиков широкого спектра действия и противогрибковых препаратов.
До вывода больного из тяжелого состояния объем инфузионной терапии должен составлять не менее 30–50 мл/кг массы тела в сутки. К инфузионным средствам относят препараты крови, белковые плазмозаменители, растворы аминокислот и глюкозы, жировые эмульсии, 33% спирт, сбалансированные солевые растворы. Белковые препараты должны составлять не менее 25% объема инфузии. В стандартную схему терапии входят: препараты, корригирующие кислотно-щелочное состояние, блокаторы перекисного окисления липидов; дезагреганты, спазмолитики, активаторы метаболизма и иммунокорректоров и др.
Эфферентные методы детоксикации включают электрохимическое окисление крови путем внутривенного или внутри-плеврального введения раствора гипохлорида натрия, гемосорбции и плазмафереза.
Инфузионная терапия, эфферентная детоксикация продолжаются до нормализации общего состояния. Все многообразие комплексного лечения не только направлено на стабилизацию туберкулезного процесса, но и выполняет роль предоперационной подготовки у больных с туберкулезной эмпиемой плевры.
Выбор оптимального метода хирургического вмешательства зависит от вида и объема поражения, характера осложнений, состояния пациента.
При поступлении больного в период развития серозно-фибринозного плеврита и формирования эмпиемы плевры в сроки до 3–4 недель от момента деструкции и образования пиопневмоторакса (острая эмпиема) после кратковременной предоперационной подготовки, включающей пункционную санацию или закрытое дренирование эмпиемы и курс внутривенной гормоно-химиотерапии в сочетании с общеукрепляющим, дезинтоксикационным лечением, типичной операцией является ранняя одномоментная плевропневмонэктомия.
В случае выраженной клинической картины гнойной эмпиемы с массивным деструктивным поражением легкого применяют раннее отсроченное хирургическое вмешательство после достижения относительной стабилизации состояния. При этом сроки интенсивной комплексной предоперационной подготовки, включающей интенсивную внутривенную гормоно-химиотерапию, коррекцию нарушений гомеостаза, нарушений белкового обмена, дезинтоксикационную терапию, не должны превышать 4–8 недель. Операцией выбора также является ранняя отсроченная пневмонэктомия в условиях стабилизированной эмпиемы плевры.
Эффективность раннего и раннего отсроченного хирургического лечения острых эмпием плевры, осложняющих течение прогрессирующего деструктивного туберкулеза легких, по данным Ю.Н. Левашова (2006), приближается к 100%.
В случае неэффективности предоперационной подготовки и прогрессирования легочно-плеврального процесса показана тактика раннего этапного вмешательства, включающего этап открытой санации эмпиемы плевры с помощью открытого дренирования (торакостомии) и радикальный этап хирургического вмешательства в условиях санированной эмпиемы плевры и относительной стабилизации процесса и состояния больного.
Зачастую имеется возможность начать лечение с небольшой по объему дренирующей операции. Торакостомия либо приводит к излечению эмпиемы, либо дает возможность в «холодном» периоде со значительно меньшим риском выполнить или пластику остаточной полости и грудной стенки, или радикальную операцию — плеврэктомию, декортикацию легкого (удаление всего гнойного мешка эмпиемы, после чего легкое расправляется и заполняет грудную полость), или плевропневмонэктомию.
Чередование этапов оперативного вмешательства зависит от преобладания компонентов легочно-плеврального поражения.
При некупируемом прогрессировании легочного процесса первым этапом операции является пневмонэктомия с открытой санацией плевральной полости и закрытием санированной полости на заключительном этапе с переходом на пункционное лечение.
При преобладании плеврального компонента первым этапом становится торакотомия и открытая санация плевральной полости, вторым этапом — пневмонэктомия с одновременным закрытием плевральной полости и переходом на пункционное лечение.
Особую группу представляют больные с ограниченными формами деструктивного туберкулеза легких типа туберкулем и кавернозного поражения в сочетании с осумкованной эмпиемой плевры. При этом выполняется комбинированная плеврэктомия — ограниченная плеврэктомия и резекция пораженной части легкого в объеме сегмент- или лобэктомии с декортикацией остающихся частей легкого.
В последние годы широко стала внедряться видеоторакоскопическая санация эмпиемы плевральной полости и клапанная обтурация бронхов при бронхоплевральных свищах с отсроченной плевролобэктомией или плевропневмонэктомией, торакопластикой (рис. 22, 23).

Проведение хирургического вмешательства в два этапа позволяет резко снизить риск операции и расширить возможности хирургии больным, до этого считавшимся неоперабельными.
Эффективность превентивного этапа вмешательства выражается в уменьшении симптомов интоксикации, увеличении массы тела, прекращении бактериовыделения и уменьшении инфильтративных изменений. При прогрессирующих и остро прогрессирующих процессах превентивные вмешательства приводят в первые 1–2 месяца к стабилизации и улучшению общего состояния больного.
Показания к хирургическому лечению хронических эмпием плевры как самостоятельной клинической формы возникают при неэффективности консервативного лечения туберкулезных плевритов и формировании ригидного легкого, остаточной плевральной полости из-за массивных плевральных наложений и образования плевробронхиальных свищей и решетчатого легкого, препятствующих полному расправлению легкого.
В зависимости от клинической формы эмпиемы плевры, стадии туберкулезного воспаления и степени выраженности функциональных нарушений выполняются следующие типичные варианты операций.
Частичная плеврэктомия — удаление капсулы эмпиемы с ее рубцовыми стенками, обеспечивающее декортикацию и расправление коллабированного легкого (рис. 24).
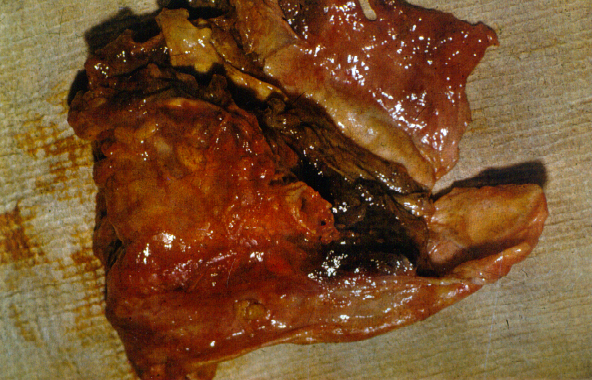
Операцию выполняют при стабилизации и ограниченном распространении специфического процесса в легком, не требующем удаления пораженной части. К этой операции чаще прибегают при формировании ригидного легкого на фоне хронической эмпиемы плевры с торпидным рецидивирующим течением.
Тотальная плеврэктомия — полное удаление мешка эмпиемы с дополнительным пневмолизом и декортикацией легкого. При хронической туберкулезной эмпиеме плевры плеврэктомия является физиологичным, одним из основных и высокоэффективных методов хирургического лечения и способствует стойкому клиническому оздоровлению в отдаленные сроки наблюдения у 98,8% пациентов.
Заключение
Туберкулезный плеврит как самостоятельная форма туберкулеза, тем более при осложненном его течении, а также при сочетании с туберкулезом другой локализации является серьезным заболеванием, требующим вдумчивого отношения к диагностике и дифференциальной диагностике.