Содержание
Причины возникновения гнойных плевритов различны:
1) нагноение серозного экссудата;
2) переход туберкулезного процесса на легочную плевру в виде массивного казеоза при прорыве в плевральную полость каверны или субплеврально расположенного очага. Казеозный туберкулез плевры ведет к развитию тяжелых форм туберкулезной эмпиемы с очень плохим прогнозом;
3) осложнение форсированного пневмоторакса при разрыве плевральных спаек;
4) присоединение к туберкулезу вторичной инфекции.
Отдельную группу составляют послеоперационные эмпиемы плевры, вызванные специфическими осложнениями в зоне хирургического вмешательства.
Клиническая картина у большинства больных характеризуется тяжелой интоксикацией, подъемом температуры тела до 38–390С, ночными потами, слабостью, снижением массы тела, бледностью, тахикардией, одышкой, сухим кашлем, болью в боку. Гнойный плеврит может протекать и без выраженной интоксикации, т.е. характеризуется «холодным» течением.
Гнойный плеврит часто осложняется образованием бронхоплеврального свища. При длительном сохранении гнойного экссудата в плевральной полости специфический воспалительный процесс может вызвать флегмонозную инфильтрацию клетчатки и межреберных мышц, в результате чего формируется торакальный свищ.
Особенности туберкулезных эмпием плевры отражены в классификации Ю.М. Репина (1984).
Классификация туберкулезных эмпием плевры
По патогенезу:
- осложнение острых прогрессирующих форм туберкулеза легких;
- осложнение хронических деструктивных форм туберкулеза легких;
- осложнение искусственного и спонтанного пневмоторакса;
- осложнения после хирургических вмешательств.
Клинические формы:
- острые эмпиемы плевры;
- хронические эмпиемы плевры.
Стадии воспалительного процесса:
- серозно-фибринозная;
- фибринозно-гнойная;
- гнойная (казеозно-некротическая).
Этиология:
- специфическая инфекция (МБТ);
- смешанная инфекция (МБТ и неспецифическая микрофлора с указанием вида и лекарственной чувствительности).
Осложнения:
- гнойно-резорбтивная лихорадка;
- гнойно-резорбтивное истощение;
- амилоидоз паренхиматозных органов;
- легочно-сердечная недостаточность;
- плевробронхиальные свищи и аспирационные осложнения.
Эмпиема плевры в патогенетическом плане представляет собой в большинстве случаев осложнение прогрессирующих форм туберкулеза легких и возникает при прорыве фокусов специфического поражения легких в плевральную полость.
В результате массивного инфицирования плевры воспалительный процесс проходит в сжатые сроки все стадии — от серозной до фибринозно-гнойной и казеозно-некротической. При отсутствии рационального лечения течение острой эмпиемы приобретает характер общей инфекции с гнойно-резорбтивной лихорадкой и истощением, с переходом в хроническую форму и формированием плевробронхиальных свищей, аспирационными осложнениями и общим неблагоприятным прогнозом.
При комбинированных легочно-плевральных поражениях в случае прорыва обширных очагов деструкции в легком в свободную или ограниченную плевральную полость можно выделить два периода в развитии осложнений. Начальная стадия этого процесса представляет картину острого пиопневмоторакса. При прогрессировании нарастает тяжесть и распространенность местных морфологических и функциональных нарушений с переходом в стадию гнойной (казеозно-некротической) эмпиемы плевры, осложненной гнойно-резорбтивной лихорадкой и истощением. Поэтому показания к хирургическому лечению определяют на ранних стадиях гнойного поражения плевры, практически сразу после установления диагноза.
Рентгенологическая семиотика туберкулезного плеврита
Плеврит туберкулезной этиологии характеризуется преимущественно односторонним выпотом, среднего и малого объема. Экссудативная фаза стихает в течение 3–4 месяцев адекватной терапии, а массивность остаточных плевральных наложений нарастает в каудальном направлении. Примерно у трети больных на стороне плеврита выявляются туберкулезные легочные изменения или туберкулез внутригрудных лимфоузлов и других органов (почки, позвоночник).
При фибринозном плеврите рентгенологически отмечается помутнение легочного поля, над которым поражена плевра (рис. 7, а).
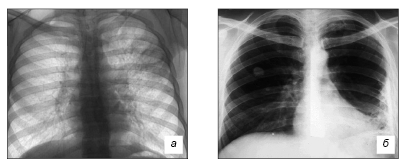
В начальной фазе фибринозного плеврита определяется малоинтенсивное затемнение в основном в нижних отделах легочных полей из-за скопления экссудата над диафрагмой. По мере выпадения фибрина происходит диффузное понижение прозрачности нижненаружных отделов легочного поля. При формировании плевро-диафрагмальных сращений отмечается симптом Вильямса — отставание подвижности купола диафрагмы на больной стороне при глубоком вдохе. Изменяются нормальные контуры диафрагмы: они становятся деформированными с многочисленными и неравномерными зубцами, обращенными вверх (рис. 7, б).
Наружный и задний реберно-диафрагмальные синусы не расправляются при вдохе. При фибринозных наложениях и плевральных сращениях в проекции междолевых щелей определяются тонкие одиночные или множественные резко очерченные линейные тени. При рассасывании фибринозного плеврита эти тени исчезают, а после его организации принимают более четкое очертание и перемещаются кверху.
В случае парамедиастинального сухого плеврита тень обычно наслаивается на проекцию сердца и крупных сосудов, приобретая вид каймы, которая закрывает часть корня легкого и контуры сосудистого пучка.
По мере накопления экссудата в плевральной полости вначале исчезает прозрачность костно-диафрагмальных синусов, в дальнейшем на рентгенограмме в вертикальном положении больного обнаруживается типичная для свободного экссудата картина затенения нижних отделов легочного поля с косой верхней границей, идущей сверху снаружи, вниз и внутрь (рис. 8, а).
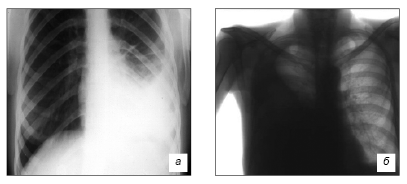
Тень экссудата интенсивна и однородна. При свободном плевральном выпоте большого объема наблюдается смещение органов средостения в противоположную сторону (рис. 8, б).
Если такого пациента положить на больной бок, то экссудат переместится вниз и уровень жидкости расположится вдоль наружного костального края грудной клетки (рис. 9).
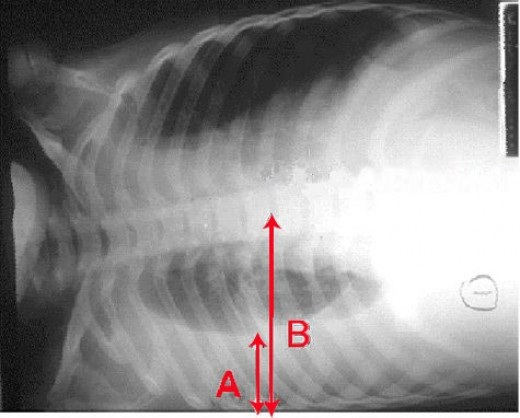
Из-за перемещения экссудата кзади прозрачность всего легочного поля постепенно понижается (феномен Ленка). Меняется рентгенологическая картина неосумкованного плеврита и в различные фазы дыхания. При глубоком вдохе слой жидкости становится тоньше, а ее тень — слабее. При выдохе уровень экссудата поднимается на два-три ребра и проецируется в виде более плотной тени.
Если в плевральную полость проникает воздух через свищ (или при плевральной пункции), то верхняя граница выпота становится горизонтальной. При осумковании плеврита рент-генологическая картина напоминает выпуклую линзу, ленту, треугольник (рис. 10).
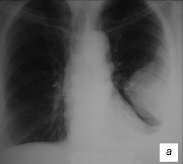
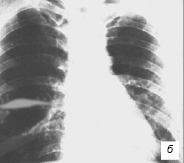
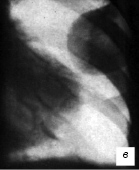
Рис. 10. Рентгенограммы больных с ограниченным (осумкованным) плевритом: а, в — костальный; б — междолевой
Отсутствие горизонтальной границы тени выпота и неизменяемость формы затемнения при дыхании свидетельствуют об осумковании жидкости. Возможно развитие множественных осумкований при регрессивном течении туберкулезного плеврита с последующим накоплением в них экссудата и его фибринизацией.
Тень жидкости в переднем парамедиастинальном пространстве представляется широкой, лентовидной, параллельной позвоночнику, границе сердца и магистральным сосудам. Экссудат, осумкованный в заднем парамедиастинальном пространстве, определяется в виде полукруга, а при исследовании в боковой проекции напоминает линзу. Однородную полуовальную тень, сливающуюся с диафрагмой, образуют осумкованные диафрагмальные плевриты.