Содержание
Функциональная роль двух листков плевры различна: висцеральная плевра выполняет выделительную функцию, а париетальная — поглотительную, или всасывательную. Всасывание воды и коллоидных веществ происходит путем диффузии через цитоплазму клеток и промежуточное вещество мезотелия, эндотелий лимфатических и венозных капилляров в париетальной плевре. Относительно малое участие в процессе всасывания принимает висцеральная плевра, главным образом ее богатые сосудистой сетью образования — ворсинки, так называемые аркады, и сосудистые клубочки в участках, подверженных физиологическому трению. Таким образом, париетальная плевра является обширной зоной резорбции, а в висцеральной плевре, где имеется густая сеть кровеносных сосудов, — лучшие условия для пропотевания жидкости.
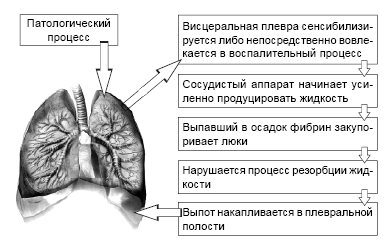
При патологических процессах плевра сенсибилизируется либо непосредственно вовлекается в воспалительный процесс, в результате чего сосудистый аппарат висцеральной плевры по причине повышенной проницаемости сосудистой стенки начинает усиленно продуцировать жидкость.
При этом в париетальной плевре резко замедляется или полностью прекращается всасывание образующегося выпота из-за формирования на поверхности плевры массивных наслоений фибрина или казеозно-некротических масс, закупоривающих «люки». Выпот скапливается в плевральной полости (рис. 3).
По другой теории градиент гидростатического и онкотического давления в плевральных листках направлен таким образом, что в париетальной плевре давление выше, чем в плевральной полости, а в плевральной полости — выше, чем в висцеральной плевре. В соответствии с законом транскапиллярного обмена Стерлинга, в норме плевральная жидкость движется из капилляров париетальной плевры в плевральную полость, а затем абсорбируется висцеральной плеврой.
По-видимому, свойство транссудации и резорбции жидкости присуще обоим листкам плевры. При отсутствии патологии отмечается двусторонняя проницаемость плевральных листков. При патологических состояниях проницаемость плевральных листков нарушается. Функциональная блокада резорбирующего аппарата плевры приводит к накоплению жидкости.
В течении плевритов можно выделить три фазы.
• Фаза экссудации — превалирование экссудации над всасыванием. Она длится около 2 недель.
• Фаза стабилизации — экссудация замедляется в связи с изменением реактивности плевры (последняя адаптируется к силе раздражителя и уже не реагирует на него гиперергически), всасывание еще замедлено. Приблизительно с конца 3-й недели отложившийся фибрин частично рассасывается, восстанавливаются «люки» и нормализуется процесс резорбции воспалительной жидкости.
• Фаза рассасывания начинается с 4–5-й недели и длится до 7–8 недель (в зависимости от количества экссудата). Характеризуется уменьшением и исчезновением экссудата и клинических симптомов.
Плеврит может развиться при всех формах и фазах туберкулеза. Вовлечение плевры в воспалительный процесс может происходить следующими путями:
гематогенным — в период гиперергической настроенности организма и развития бациллемии. При этом плеврит часто сопровождает гематогенно-диссеминированные формы туберкулеза легких или предшествует им. Плевритам гематогенного происхождения могут сопутствовать другие внелегочные очаги поражения — в почках, костной ткани, лимфоузлах;
лимфогенным — чаше из лимфатических узлов корня легкого, которые анастомозируют с лимфоузлами висцеральной плевры;
контактным — при наличии субплеврально расположенного очага (в процесс перифокального воспаления вовлекается плевра); при нарушении целостности плевры из субплеврального легочного очага, распавшегося в плевральную полость казеозного очага или при прорыве субплеврально расположенной каверны.
В период первичной инфекции патологические изменения в висцеральной плевре развиваются в результате бациллемии и перехода процесса из субплеврального первичного очага и внутригрудных лимфатических узлов. Аналогичен механизм специфических изменений в висцеральной плевре при инфильтративном туберкулезе и казеозной пневмонии у больных вторичным туберкулезом. При образовании свежих или обострении старых очагов в кортикальных отделах легких МБТ проникают по лимфатическим сосудам в глубокие слои плевры, где и формируются туберкулезные бугорки.
При милиарном и генерализованном туберкулезе специфические изменения возникают преимущественно в наружном функциональном слое висцеральной и париетальной плевры, а при подостром и хроническом диссеминированном туберкулезе — в глубоком коллагеновом, решетчатом и эластическом слоях легочной плевры. Плевра поражается специфическим процессом и при нарушении стенки субплеврально расположенной каверны или эмфизематозных участков легкого, после разрыва плевральных сращений.
Наиболее выражены специфические изменения в зоне основного очага поражения в легком или лимфатических узлах. Они бывают не только ограниченными, но и распространенными. Так, при милиарном туберкулезе листки плевры усеяны большим количеством бугорков. При массивном казеозном бронхоадените с выраженным специфическим лимфангитом бугорки располагаются на плевре рядами, по типу лучей. Специфические изменения в париетальной плевре могут быть обнаружены в 65% случаев.
При туберкулезном плеврите чаще наблюдается перифокальное воспаление плевры в результате воздействия эндотоксинов и продуктов тканевого распада. При этом на ограниченных участках плевры, соответствующих основному патологическому процессу в легком, возникает гиперемия и отек. Из расширенных капилляров вместе с плазмой поступают нейтрофилы, лимфоциты и фибриноген. В плевральной полости накапливается экссудат. По мере его рассасывания или осумкования образуются ограниченные или распространенные сращения листков плевры. Эти сращения состоят из соединительной ткани, которая может быть рыхлой и богатой клеточными элементами или грубой и построенной преимущественно из коллагеновых и эластических, аргирофильных и мышечных волокон, между которыми проходят кровеносные и лимфатические сосуды. Спайки чаще располагаются в области верхушек легких.
Способствует поражению плевры при туберкулезе и ее гиперсенсибилизация. Это наблюдается при первичном туберкулезе, когда возникают гиперергические реакции в различных органах и системах. При этом стенки капилляров гомогенизируются, разбухают, превращаются в бесструктурную массу. Через них пропотевает плазма, форменные элементы и фибриноген. Достаточно кратковременного воздействия аллергена, чтобы развился аллергический плеврит.
В своем развитии туберкулезный плеврит проходит три стадии: начальную, развернутую и стадию эмпиемы плевры.
В начальной стадии слои плевры раздвигаются отечной жидкостью с небольшим количеством лимфоцитов, на поверхности плевры появляются тонкие прерывистые нити компактного фибрина. При обратном развитии в фибринозном слое наблюдаются переплетающиеся коллагеновые волокна, интенсивность лимфоклеточной инфильтрации уменьшается. В дальнейшем остается незначительный склероз плевры, может произойти сращение плевральных листков, а плевральная полость полностью или частично облитерируется.
В развернутой стадии клеточная инфильтрация в плевре становится обильнее, а налет фибрина трансформируется в широкий пласт. Он может иметь вид нежной сети, пронизанной нейтрофильными гранулоцитами, или быть представлен бесклеточными плотными, наслаивающимися друг на друга фибринозными массами. Поверхностный слой плевры разрушается и развивается грануляционная ткань. В одних случаях она имеет отчетливый туберкулоидный характер, в других — содержит группы эпителиоидно-клеточных гранулем, в третьих — имеет неспецифический вид. При стабилизации воспалительного процесса наступает частичное сращение плевральных листков и формируется осумкованный плеврит — осумкованная полость, иногда многокамерная, содержащая серозную или серозно-гнойную жидкость.
Если действие МБТ продолжается, то образование грануляций сопровождается их некрозом, экссудацией фибрина и нейтрофильных гранулоцитов, распадом клеток и переходом фибринозного плеврита в некротически-гнойный, т.е. в эмпиему плевры.
Туберкулезная эмпиема плевры представляет собой осумкованную полость с гнойно расплавляющимся казеозным внутренним слоем и содержимым в виде гноевидного детрита.
При обратном развитии туберкулезной эмпиемы поверхностный экссудативно-некротический слой резорбируется, частично фиброзируется, и стенка превращается в толстый фиброзный листок, бедный клеточными элементами. В результате образуется фиброторакс, иногда ячеистый с мелкими или более крупными полостями, стенками которых служит бесклеточная фиброзная ткань.