Содержание
У лиц с множественным кариесом наблюдается повышение биохимической активности стрептококков и лактобацилл, расположенных на поверхности зубов. Поэтому высокая ферментативная активность микроорганизмов должна расцениваться как кариесовосприимчивость. Возникновение начального кариеса часто сопряжено с плохой гигиеной полости рта, когда микроорганизмы плотно фиксируются на пелликуле, образуя зубной налет, который при определенных условиях участвует в образовании зубной бляшки. Под зубной бляшкой рН изменяется до критического уровня (4,5). Именно этот уровень водородных ионов приводит к растворению кристалла гидроксиапатита в наименее устойчивых участках эмали, кислоты проникают в подповерхностный слой эмали и вызывают его деминерализацию. При равновесии де- и реминерализации кариозный процесс в эмали зуба не возникает. При нарушении баланса, когда процессы деминерализации преобладают, возникает кариес в стадии белого пятна, причем на этом процесс может не остановиться и послужить отправной точкой для образования кариозных полостей.
Лекция 6
Роль микроорганизмов в возникновении кариеса
1. Кариес зубов, определение. 2. Некоторые теории возникновения кариеса. 3. Основные факторы, предрасполагающие к возникновению кариеса. 4. Кариесогенные факторы, определение. Местные и общие факторы. 5. Кариес — инфекция, связанная с резидентной флорой зубной бляшки. 6. Патогенетические процессы, происходящие на эмали под зубной бляшкой. 7. «Экологическая гипотеза пятна».
1. Кариес зубов, определение. Кариес — это патологический процесс, проявляющийся после прорезывания зубов, при котором происходит деминерализация и размягчение твердых тканей зуба с последующим образованием дефекта в виде полости.
2. Некоторые теории возникновения кариеса. Для объяснения этиологии и патогенеза этого заболевания предложено около 400 теорий (химико-паразитарная, физико-химическая, биологическая, трофоневротическая и многие другие).
Многие теории недооценивают роль местных факторов, в частности микроорганизмов, зубного налета и зубной бляшки, а также гигиены полости рта.
Одна из первых теорий — химико-паразитарная теория Миллера (1884 г.) — утверждает, что кариозное разрушение проходит две стадии: в первую наблюдается деминерализация твердых тканей зуба. Образующаяся в полости рта молочная кислота (в результате молочно-кислого брожения углеводистых остатков пищи) растворяет неорганические вещества эмали и дентина; на второй стадии происходит разрушение органического вещества дентина протеолитическими ферментами микроорганизмов.
В настоящее время общепризнанным механизмом возникновения кариеса является прогрессирующая деминерализация твердых тканей зубов под действием органических кислот, образование которых связано с деятельностью микроорганизмов.
3. Основные факторы, предрасполагающие к возникновению кариеса. В инициировании кариозного процесса принимает участие множество факторов, что позволяет считать кариес сложным и своеобразным инфекционным заболеванием с точки зрения этиологии и патогенеза.
Основными предрасполагающими к возникновению кариеса факторами являются:
- микрофлора полости рта;
- характер и режим питания, содержание фтора в воде;
- количество и качество слюноотделения;
- общее состояние организма;
- экстремальные воздействия на организм.
4. Кариесогенные факторы, определение. Местные и общие факторы.
Все вышеперечисленные факторы были названы кариесогенными и подразделены на общие и местные, играющие важную роль в возникновении кариеса.
Общие факторы:
- Неполноценная диета и плохая питьевая вода.
- Соматические заболевания, сдвиги в функциональном состоянии органов и систем в период формирования и созревания тканей зуба.
- Экстремальные воздействия на организм.
- Наследственность, обусловливающая полноценность структуры и химический состав тканей зуба.
Местные факторы:
- Зубная бляшка и зубной налет, изобилующие микроорганизмами.
- Нарушение состава и свойств ротовой жидкости, являющейся индикатором состояния организма в целом.
- Углеводистые липкие пищевые остатки в полости рта.
- Резистентность зубных тканей.
- Отклонения в биохимическом составе твердых тканей зуба.
- Состояние пульпы зуба.
- Состояние зубочелюстной системы в период закладки, развития и прорезывания постоянных зубов (цит. по: Л.М. Лукиных, 1998)*.
Кариесогенные факторы могут иметь различную интенсивность и характер, однако ведущим из них является микрофлора полости рта. Взаимоотношения в экологической системе «микроорганизмы — ротовая полость — внешние факторы» определяют все последующие события при возникновении и на начальных стадиях кариеса.
В настоящее время считается, что кариозный процесс может развиться при наличии:
1) микроорганизмов в полости рта;
2) избыточного количества углеводов в пище;
3) контакта углеводов и микроорганизмов с эмалью зуба.
Хорошо известно, что прием углеводов вызывает усиленное кислотообразование. Так, прием 10 г сахара ведет к возрастанию количества молочной кислоты в слюне в 10—16 раз, что обусловливает понижение рН.
При pH ниже 6,2 слюна из перенасыщенной гидроксиапатитом становится недонасыщенной, следовательно, превращается из минерализирующей в деминерализирующую (разрушающую твердые ткани зубов) жидкость. При значении рН ниже 4—5 возникает реальная опасность возникновения кариеса.
Образование органических кислот связано с постоянной ферментативной деятельностью микроорганизмов (рис. 3). Длительное их воздействие на ткани ведет к возникновению кариеса и часто наблюдается при плохой гигиене полости рта, когда на эмали формируется зубная бляшка, под которой создается кислая среда как результат ферментативной деятельности огромного количества микроорганизмов, способных идеально усваивать углеводы, задерживающиеся в полости рта.
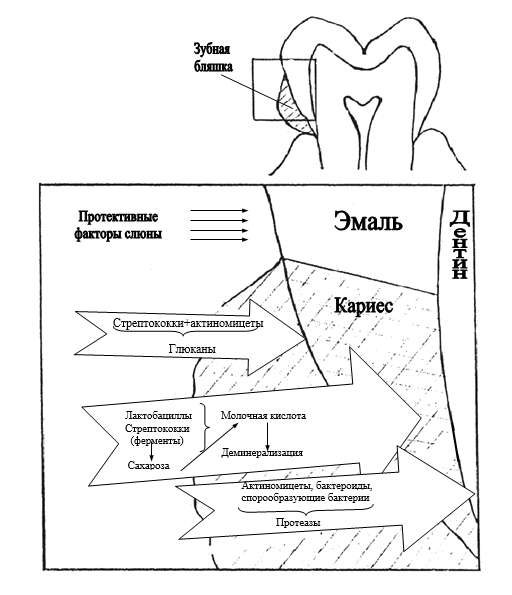
Таким образом, кариозная полость образуется в местах интенсивной кислотопродукции под зубной бляшкой, где pH ниже 4—5. При хорошей омываемости зубов ротовой жидкостью местный сдвиг pH быстро нивелируется. Однако в зонах плохого доступа слюны, при частом приеме сахара процесс деминерализации может превалировать над процессом реминерализации.
5. Кариес — инфекция, связанная с резидентной флорой зубной бляшки. В настоящее время существуют неоспоримые доказательства, что кариес является инфекцией, связанной с резидентными микроорганизмами зубных бляшек.
Имеются две главные гипотезы о роли бляшек в возникновении заболеваний ротовой полости и в частности кариеса. Гипотеза о специфичности бляшки предполагает, что только немногие микробы включаются в патологический процесс, в то время как вторая (неспецифическая) — рассматривает возникновение кариеса как результат взаимодействия всей микрофлоры бляшки с организмом хозяина. Многие исследователи пытались описать оральную флору, связанную с кариесом и идентифицировать специфические этиологические агенты.
Кариес зубов также можно определить как бактериальное заболевание твердых тканей зубов, связанное с прогрессирующим разрушением молекулярной структуры зуба. Его развитие тесно связано с зубной бляшкой на гладкой поверхности коронки, в углублениях и щелях. Кариес может также появиться на поверхности корней как результат формирования поддесневой бляшки. Деминерализация зубов (эмали, дентина и цемента) связана с органическими кислотами, которые возникают при бактериальной ферментации углеводов пищи. Частое потребление углеводов может привести к селекции бактерий-кислотообразователей и бактерий, толерантных к кислотам. Эти две группы бактерий являются главенствующими и действующими совместно при низких рН среды. Низкие значения рН, наблюдаемые под бляшкой, создают благоприятные условия для растворения минералов зуба (критический рН колеблется между 5,0 и 5,5).
Сложность бактериального сообщества в зубной бляшке человека делает трудным определение единственного бактериального агента кариеса. Однако есть много данных, что стрептококки (особенно S.mutans и S.sobrinus) и лактобациллы включаются в возникновение и развитие кариеса.