Содержание
Следует отметить, что медленнорастущие типы опухолей, как правило, обладают достаточно высокой митотической активностью. Например, рецидивный и метастатический колоректальный рак, рак молочной железы (см. табл. 4). Причина относительно медленного роста при высокой митотической активности — высокие показатели ФКП (см. табл. 4).
Быстрорастущие опухоли могут обладать как низкой (СМТ), так и высокой (меланомы) митотической активностью (см. табл. 4). Объединяют эти типы опухолей низкие клеточные потери.
Прогноз при рецидивных и метастатических опухолях, как правило, коррелирует со скоростью роста этих опухолей (рис. 4).

Как и следовало ожидать, пациенты с медленнорастущими опухолями показывают лучшие результаты выживаемости. Медиана выживаемости пациентов с рецидивным и метастатическим РМЖ — 30,5 месяцев, КРР — 13,5 месяцев. Наихудшие результаты трехлетней выживаемости обнаружились у пациентов с рецидивными и метастатическими СМТ (медиана выживаемости 4 месяца), меланомами (медиана выживаемости 7,5 месяцев).
Мы провели сравнительный анализ кинетических параметров роста пациентов с различными видами вторичных опухолей, получавших и не получавших химиотерапию. В наибольшей степени лечение цитостатиками замедляет рост рецидивного и метастатического рака молочной железы. КЭХТ для этого вида опухолей 1,66. КЭХТ для вторичных очагов КРР составил 1,18. Химиотерапевтическое лечение практически не замедляло рост этого вида опухоли. Это утверждение в целом характерно и для рецидивных и метастатических меланом (КЭХТ 1,02) и СМТ (0,42). Для ПРГШ подобных исследований не проводилось ввиду отсутствия в этой группе пациентов, получавших химиотерапию.
Таким образом, удалось доказать наличие чувствительности к цитостатикам только для рецидивных и метастатических очагов РМЖ.
Влияние структуры опухолевых очагов на прогноз заболевания и чувствительность этих очагов к химиотерапии
Как уже отмечалось выше, по своей структуре опухоли состоят из паренхимы и стромы. Кроме того, в опухоли (как правило, ближе к центру очага) встречаются зоны некрозов.
В зависимости от выраженности стромального компонента мы разделили все опухолевые очаги на три группы (табл. 5):
- с низким содержанием стромы (доля стромы в опухоли менее 20%);
- с умеренным содержанием стромы (доля стромы в опухоли от 20,1 до 40%);
- с высоким содержанием стромы (доля стромы в опухоли выше 41%).
Таблица 5
Кинетические свойства вторичных опухолей с различным содержанием стромального компонента
| Доля стромы в опухоли | Низкая (до 20%) | Умеренная (20,1–40%) | Высокая (выше 40%) |
| ВУО, сут | 26,01±4,35 | 25,77±4,62 | 15,77±3,71 |
| МАО, % | 8,54±0,85 | 5,81±0,49 | 3,66±0,35 |
| ФКП, % | 94,17±1,82 | 93,44±1,87 | 93,35±0,96 |
Средняя МАО снижается по мере увеличения стромального компонента в опухолевых очагах. Скорость роста опухоли значительно увеличивается у рецидивных и метастатических опухолей с высоким содержанием стромы (среднее ВУО снижается с 26,01±4,35 до 15,77±3,71 сут). Средние клеточные потери остаются практически неизменными (93–94%) вне зависимости от доли стромы в опухоли.
Наихудший прогноз в отношении продолжительности жизни — у опухолей с высоким содержанием стромы (медиана выживаемости 4 месяца, средняя продолжительность жизни 10,21±2,23 месяца). Медианы выживаемости больных с умеренным и низким содержанием стромы составили соответственно 14,5 и 9,5 месяца.
Максимальная эффективность химиотерапевтического лечения (КЭХТ 2,48) была отмечена для опухолей с высокой долей стромы. Высокая эффективность при лечении цитостатиками отмечалась также в группе опухолей с умеренным содержанием стромального компонента (КЭХТ 2,07). Рецидивные и метастатические опухоли с низкой долей стромы в объеме опухоли к лечению цитостатиками, по нашим данным, практически не чувствительны (КЭХТ 0,82).
Влияние кинетических параметров роста опухоли на прогноз заболевания и эффективность химиотерапии
Нами было проанализировано, какое влияние оказывают кинетические параметры опухоли (митотическая активность, ФКП и ВУО) на прогноз заболевания, а также на эффективность лечения цитостатиками.
В зависимости от доли митотически активных клеток опухоли все клинические случаи были разделены на три группы (табл. 6):
- с низкой митотической активностью — доля митотически активных клеток до 5%;
- с умеренной митотической активностью — доля митотически активных клеток от 5,1 до 10%;
- с высокой митотической активностью — доля митотически активных клеток выше 10%.
Таблица 6
Прогноз и эффективность лечения цитостатиками рецидивных и метастатических опухолей с разной митотической активностью
| Показатель | Митотическая активность | ||
| Низкая (0–5%) | Умеренная (5,1–10%) | Высокая (выше 10%) | |
| КЭХТ (ВУОХТ/ВУОбезХТ) | 1,43 | 1,65 | 1,46 |
| Средняя продолжительность дожития (месяцы) | 14,67±1,71 | 13,71±1,84 | 14,23±2,54 |
| Медиана выживаемости (месяцы) | 11 | 10 | 10 |
Различия в эффективности химиотерапии, рассчитанные для каждой группы, не велики. Для опухолей c умеренной митотической активностью выявлены максимальные показатели КЭХТ (1,65). Для группы рецидивных и метастатических ЗНО с низкой митотической активностью опухоли и для группы опухолей с высокой митотической активностью опухоли КЭХТ оказался ниже.
Как видно из таблицы 6, такой показатель, как МАО, практически не влияет на выживаемость пациентов. На рисунке 5 ход кривых выживаемости пациентов с рецидивными и метастатическими ЗНО с различными уровнями митотической активности практически совпадает.
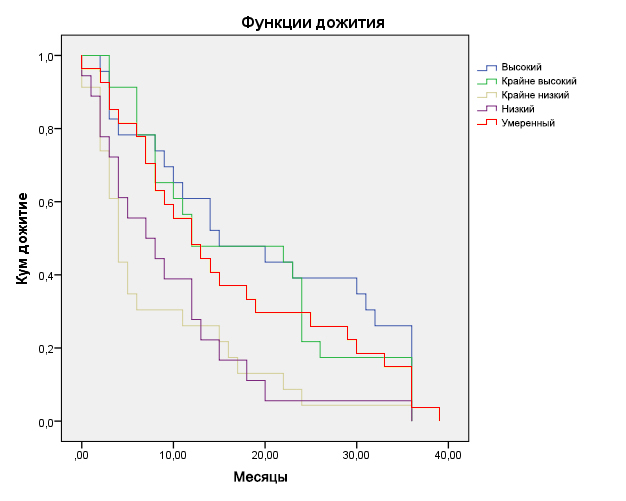
Была исследована также зависимость ВУО и КЭХТ от фактора клеточных потерь (ФКП). С этой целью проведена градация всего диапазона доли клеточных потерь на пять уровней (табл. 7):
- крайне низкие клеточные потери (ФКП до 90%);
- низкие клеточные потери (ФКП 90,1–95%);
- умеренные клеточные потери (ФКП 95,1–98%);
- высокие клеточные потери (ФКП 98,1–99%);
- крайне высокие клеточные потери (ФКП 99,1–99,99%).