Содержание
Таблица 3
Зависимость развития бесплодия в отдаленном послеоперационном
периоде от возраста проведения операции при крипторхизме
(по данным В.И. Васильева, 1989)
|
Возраст, в котором ребенку выполнена операция, лет |
Частота развития бесплодия, % |
| 1—2 | 12,5 |
| 3—4 | 42 |
| 5—8 | 61 |
| 9—10 | 75 |
| 11—13 и старше | 86 |
Целесообразность ранней хирургической коррекции подтверждается последними данными морфологических исследований крипторхированных яичек. Установлено, что уже после 1-го года жизни происходит торможение развития семенных канальцев у больных с крипторхизмом (Черстовой Е.Д., Солдатенко А.П., 1989; Cortes D., Thorup J.M., 1991; Mandat K.M. et al., 1994). Выявленная патология в структуре неопущенных яичек по сравнению с нормально расположенными семенниками с возрастом прогрессирует. Экспериментально доказано, что степень выраженности патоморфологических изменений в семенниках крыс и их обратимость после низведения находится в прямой зависимости от возраста, в котором моделировался абдоминальный крипторхизм, и от длительности фиксации половой железы в брюшной полости (Симодейко А.А., 1994).
Несмотря на это, средний возраст оперируемых детей на сегодняшний день остается в пределах 6—7 лет. По итогам нашего исследования, процент своевременно (до 2 лет) прооперированных детей также остается низким — 14,7; каждый пятый пациент поступает на лечение в возрасте старше 10 лет, и более половины всех прооперированных детей были старше 4 лет (рис. 2).
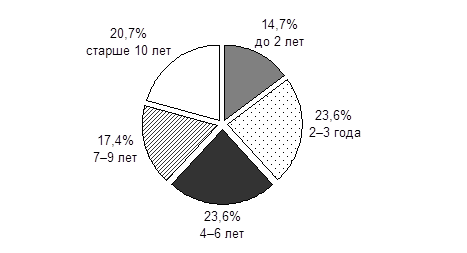
Позднее направление в стационар свидетельствует о недостаточной осведомленности родителей больного крипторхизмом ребенка, а возможно, и врачей поликлиник, о необходимости ранней хирургической коррекции порока.
Методы до- и послеоперационного обследования детей с крипторхизмом
На послеоперационном этапе необходимо периодически проводить осмотр пациентов. Для оценки отдаленных результатов хирургического лечения крипторхизма обычно применяют физикальное исследование: осмотр и пальпацию, характеризуя такие параметры, как симметричность мошонки, выраженность срединного шва, а также размер, положение, консистенцию и подвижность низведенного яичка по сравнению со здоровым по стандартной трехбалльной шкале (табл. 4). Понятие «норма» подразумевает симметричность какого-либо критерия для низведенного яичка по сравнению с контрлатеральным.
Таблица 4
Оценка результатов хирургического лечения крипторхизма
у детей по клиническим параметрам
|
Оценка |
Яичко | Мошонка | ||||
| Поло-жение | Размер | Консистен-ция | Подвиж-ность | Симметрич-ность |
Срединный шов |
|
| Хорошо | На дне мошонки | Не менее 3/4 нормы | Эластичное | Обычная | Симметричная | Хорошо выражен |
| Удовлетворительно | На дне или середине мошонки | От 1/2 до 3/4 нормы | Плотное | Умеренно ограничена | Симметричная | Слабо выражен |
| Неудовлетворительно | В верхней трети мошонки или выше ее | Менее 1/2 нормы | Дряблое | Спаяно с тканями | Асимметричная | Не выражен |
Однако такие методы, как осмотр и пальпация, не всегда позволяют точно оценить состояние низведенного семенника. С целью повышения точности диагностики и объективизации оценки результатов лечения крипторхизма используют различные инструментальные и аппаратные методы: тепловидение, компьютерную томографию и ядерно-магнитный резонанс, ангиографию, урографию, лапароскопию и др. Но первое место в диагностике крипторхизма принадлежит ультразвуковому исследованию (УЗИ).
Уже с конца 70-х годов в исследовании неопущенных яичек все шире стала применяться эхолокация. Доказана высокая диагностическая эффективность сонографии при локализации яичка в пределах пахового канала, для этого используются высокочастотные датчики 7,5—10 МГц. УЗИ играет главную роль при исследовании детей с непальпируемыми яичками при ожирении, для динамического контроля низведенного яичка.
Некоторые авторы указывают на неспособность метода идентифицировать абдоминальную ретенцию. Вероятно, поэтому имеется вывод, что сонография не может применяться самостоятельно в качестве скрининг-метода и что заключение о «монорхизме» только по данным УЗИ не может быть правомочным. Однако приводятся данные, что УЗИ способно выявить крупные яички, находящиеся даже в юкставезикальной позиции, при использовании датчиков частотой 3,5—5 МГц. По нашим данным, ультразвуковое исследование яичек с целью диагностики крипторхизма до операции позволило уточнить локализацию непальпируемых яичек более чем у половины пациентов, в том числе в одном случае обнаружено яичко в положении абдоминальной ретенции.
С помощью УЗИ можно не только получить представление о структуре яичка, но и измерить размеры гонад, определить тестикулярный объем. Уменьшение последнего свидетельствует об атрофии или недоразвитии семенных канальцев.
Ультразвуковое сканирование, выполненное в отдаленном послеоперационном периоде, выявило отклонения от нормы размеров и структуры яичек у каждого второго ребенка, причем как в низведенном семеннике, так и с противоположной стороны. Важно отметить, что среди 14 мальчиков, у которых эхографически установлена гипоплазия оперированного яичка, 11 имели хороший или удовлетворительный клинический результат.
Таким образом, ультразвуковое исследование яичек после операции орхиопексии позволяет дать более точную оценку результатов хирургического лечения и служит необходимым дополнением клинического осмотра пациента с крипторхизмом.
Учитывая возможность сочетания мальпозиции яичка с аномалиями мочевыделительной системы, у 44 детей с крипторхизмом выполнено УЗИ почек. У каждого четвертого ребенка обнаружена патология (полное и неполное удвоение верхних мочевыводящих путей, пузырно-мочеточниковый рефлюкс, поясничная и подвздошная дистопии почки, пиелоэктазия, гипоплазия почки и др.). У подавляющего большинства пациентов патология верхних мочевыводящих путей была выявлена со стороны неопущенного яичка.
Полученные результаты свидетельствуют о высокой вероятности поражения мочевыводящих органов у детей с аномально расположенными яичками, что можно объяснить общностью эмбриогенеза выделительной и половой систем. Поэтому ультразвуковое сканирование почек, являющееся неинвазивным и доступным способом диагностики, должно быть включено в программу обследования пациентов с крипторхизмом.
Одним из условий достижения хороших анатомических и функциональных результатов лечения является, бесспорно, сохранение нормального кровоснабжения яичка. Нарушение кровотока по сосудам семенного канатика ведет в дальнейшем к гипоплазии и атрофии половой железы. С целью объективной оценки кровоснабжения стандартное ультразвуковое исследование необходимо дополнять доплеросонографией семенников и элементов пахового канатика. При доплерографии получают не только общее представление о кровоснабжении яичка, но и количественные доплерографические показатели: абсолютные — пиковую систолическую и конечную диастолическую скорость, относительные — индекс резистентности и пульсационный индекс.
Выявлено, что низведенное в мошонку яичко редко имеет нормальные показатели кровотока: у большинства пациентов в паренхиме низведенной половой железы наблюдалось обеднение сосудистого рисунка. После неудачных операций с повреждением артерий кровоток в яичке практически не определялся, наблюдалась атрофия органа, что эхографически проявлялось уменьшением размеров и понижением эхогенности пораженного яичка. Аналогичные данные получены у пациентов, перенесшиx неадекватное грыжесечение по поводу паховой грыжи и в результате имевших повреждения яичковой и расположенных рядом артерий семявыносящего протока и мышцы, поднимающей яичко.