Содержание
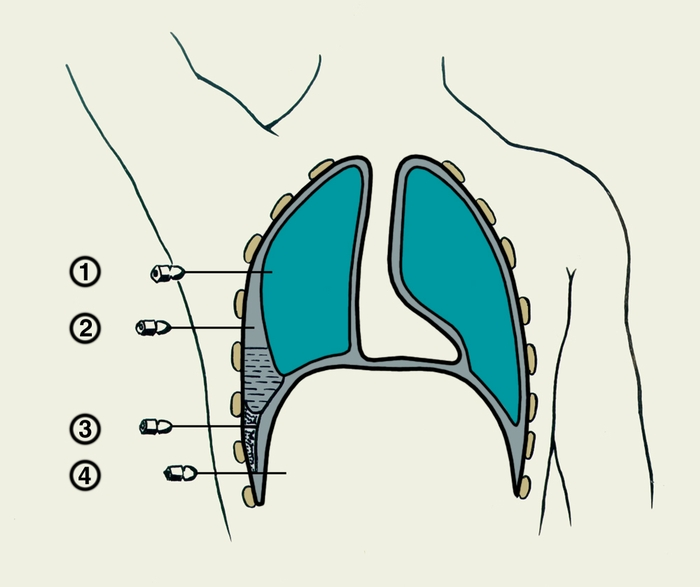
Следует иметь в виду, что удаление большого объема экссудата при первой процедуре может вызвать коллапс, поэтому необходимо следить за состоянием больного и не пытаться при первой пункции эвакуировать жидкость до «последней капли».
У больных с массивным или тотальным плевральным выпотом, смещением органов средостения и дыхательной недостаточностью эвакуация жидкости должна производиться в день госпитализации.
Повторные эвакуации экссудата осуществляются в зависимости от скорости его накопления, которая ежедневно контролируется клинически и с помощью ультразвукового исследования.
Эвакуация экссудата и правильно подобранный ритм и способ его последующих удалений, применение микродренирования с внутриплевральным введением антибактериальных и противовоспалительных средств позволяют за 2–3 месяца снять экссудативную фазу воспаления и минимизировать остаточные изменения.
При затяжном течении туберкулезного плеврита (более 3 месяцев) используется методика химического плевродеза, суть которой состоит в провокации острого асептического воспаления плевральных листков, с тем чтобы при активной аспирации добиться их сращения, ликвидации свободной плевральной полости и накопления экссудата.
Этиотропное и патогенетическое лечение продолжается несколько месяцев в зависимости от возраста, клинического состояния больного и особенностей течения заболевания.
Лечение проводится сначала в условиях постельного режима. Во время интенсивной фазы назначают четыре основных препарата на фоне патогенетической терапии в течение 2–3 месяцев, затем переходят к фазе продолжения терапии, при которой больные получают два или три препарата интермиттирующим методом еще 4–6 месяцев.
Чрезвычайно важно в острый период болезни избавить пациентов от изнуряющих их болей. С этой целью назначают симптоматические средства — болеутоляющие. При сильных болях рекомендуется вводить 30–40 мл 0,25% раствора новокаина внутрикожно по ходу ребер на больной стороне. При экссудативных плевритах с большим выпотом успешно применяются гормональные препараты — АКТГ, кортизон, преднизолон, которые снижают экссудацию, ускоряют рассасывание экссудата и уменьшают фиброзное утолщение плевры.
При менее выраженной экссудативной фазе воспаления, а также после курса преднизолона назначаются нестероидные противовоспалительные препараты: индометацин, ортофен, диклофенак в стандартных суточных дозировках. В качестве препарата, обладающего противовоспалительным и антифибротическим действием, применяется витамин Е в дозе 200 мг три раза в сутки. Кроме того, назначаются десенсибилизирующие препараты (супрастин, тавегил, димедрол) в терапевтических дозах. При прекращении накопления экссудата проводят курсы лидазы по 64 ЕД, алоэ, ФИБС, стекловидного тела по 10–15 инъекций с перерывом 2–3 недели.
Систематически осуществляется эвакуация экссудата из плевральной полости с последующим введением (через микроирригатор) противотуберкулезных препаратов, а при смешанной инфекции — и антибиотиков широкого спектра действия. Внутриплеврально через микроирригатор вводятся преднизолон в дозе 30 мг 3–5 раз, ингибиторы протеаз (гордокс 50000 ЕД или контрикал 5000–10000 ЕД) 2–10 раз в зависимости от скорости стихания экссудации. Благоприятное влияние ингибиторов протеаз отмечено при выраженном синдроме интоксикации, обильной суточной экссудации и наклонности к затяжному течению туберкулезного плеврита.
Физиотерапевтическое лечение назначается через 1,5–2 месяца от начала специфической терапии и не раньше чем через 7–10 дней после прекращения накопления экссудата в плевральной полости, или когда объем жидкости не превышает 100 мл. Использование физиотерапевтических методов лечения в комплексной терапии серозного плеврита основано на их противовоспалительном, туберкулостатическом и гипосенсибилизирующем действии. Методом выбора является электрофорез с противотуберкулезными средствами, десенсибилизирующими (хлористый кальций, димедрол) и гормональными препаратами (гидрокортизон, преднизолон).
Следует широко внедрять в практику методику «внутрилегочного электрофореза», при которой суточную дозу противотуберкулезного препарата вводят внутривенно во время электрофореза грудной клетки.
Нами предложен метод ингаляционного электрофореза. На грудную клетку накладываются электроды (рис. 21).
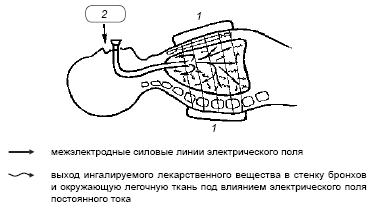
В положении лежа проводится ультразвуковая ингаляция с необходимыми больному лекарственными препаратами. Одновременно осуществляется воздействие на грудную клетку постоянным электрическим током — электрофорез. В межэлектродном пространстве под влиянием постоянного тока происходит выход лекарственных веществ в легочную ткань и стенки бронхов. Это позволяет создать максимальную концентрацию лекарственных средств в очаге поражения, ускоряет обратное развитие воспалительных изменений, уменьшает отек слизистой оболочки бронхов. Достоинством этого неинвазивного метода лечения считаем возможность использования его у детей. Каких-либо осложнений от ингаляционного электрофореза нами не отмечено.
Больным с медленной регрессией экссудативных проявлений туберкулезного процесса, с тенденцией к образованию массивных плевральных наложений или осумкованию экссудата показана ультразвуковая терапия (10–15 процедур). Возможно использование методики ультрафонофореза лидазы или 1% мази гидрокортизона. В фазе обратного развития специфического процесса в плевре, при исчезновении симптомов интоксикации и полной регрессии экссудата на 3–4-м месяце заболевания для ликвидации или профилактики плевральных сращений применяют индуктотермию или ДМВ-терапию (10–15 процедур).
На этапе восстановительного лечения туберкулезного плеврита с целью активизации крово- и лимфообращения в плевре, предупреждения формирования фиброторакса и развития рестриктивной дыхательной недостаточности используют дыхательную гимнастику, массаж. Дыхательная гимнастика назначается через 1,5–2 месяца от начала антибактериальной терапии по мере уменьшения болевого синдрома и прекращения экссудации. После исчезновения основных клинических проявлений плеврита объем ЛФК расширяют, рекомендуя ежедневную гимнастику, терренкур.
* * *
Современное комплексное лечение плевритов приводит к сокращению лихорадочного периода болезни, быстрому рассасыванию экссудата и значительному уменьшению остаточных явлений после него.
Больных без активных поражений легких и после стихания остроты плеврита рекомендуется направлять в специализированные противотуберкулезные санатории. Здесь в течение 2 месяцев проводится продолжение лечения: два-три противотуберкулезных препарата с последующим долечиванием амбулаторно, климатолечение, ЛФК, физиолечение. Больные и после выздоровления должны наблюдаться в диспансере по IА или IБ группе учета. При положительной динамике и минимальных остаточных изменениях через 1 год пациент переводится в группу IIIБ и получает профилактические курсы лечения в весенне-осенний период в течение года. Это поможет избежать вспышки туберкулеза в легких и других органах.
Хирургическое лечение туберкулезных эмпием плевры
К хирургическим формам туберкулеза плевры относят острые и хронические эмпиемы — наиболее частые осложнения вторичного туберкулеза легких.
При острых эмпиемах плевры оптимальным сроком направления больного в хирургическое отделение являются первые две недели заболевания.